昔は在宅医療が当たり前だった?
「病気になったら病院へ」は1970年代から
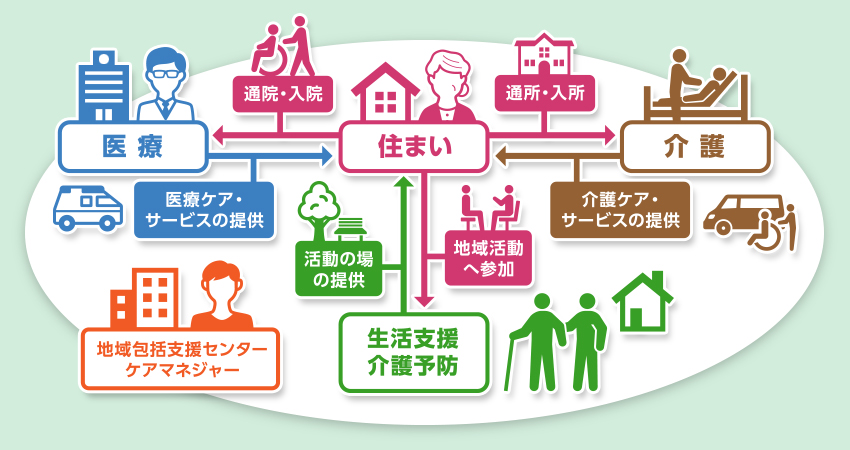
在宅医療というと、急病人の住居に白衣の医師がやってくる「往診」を思い浮かべる人が多いのではないでしょうか。在宅医療は「患者が生活する場所で提供される医療サービス」を指し、急病に対応する往診だけでなく、病院に通うことが困難な高齢者などのもとを定期的に訪問する訪問診療も含まれています。在宅医療には、医師だけでなく歯科医師、看護師、薬剤師、リハビリの専門職、管理栄養士など多くの医療の専門家が携わり、入院医療や外来医療と並ぶ第三の医療と位置付けられています。
ところで、私たちにとってごく当たり前になっている「病院に行く」「入院する」という行為は、昔は一般的ではありませんでした。終戦後の昭和20年代は、現在のように入院施設が整備されておらず、急病人が出たら家族が近所の医院に走り、医師に往診してもらうのが一般的でした。その後、高度経済成長の中で国民皆保険制度が導入され、救急車と救急外来が普及し、さらに画像診断や治療技術の向上に伴い、国民が気軽に医療機関を受診することができるようになったのは、1970年代になってからです。これにより1976年には医療機関で亡くなる人の割合が自宅で亡くなる人の割合を上回り、2019年には国民の72.9%が医療機関で人生の最後を迎えるようになりました。
■死亡場所の推移
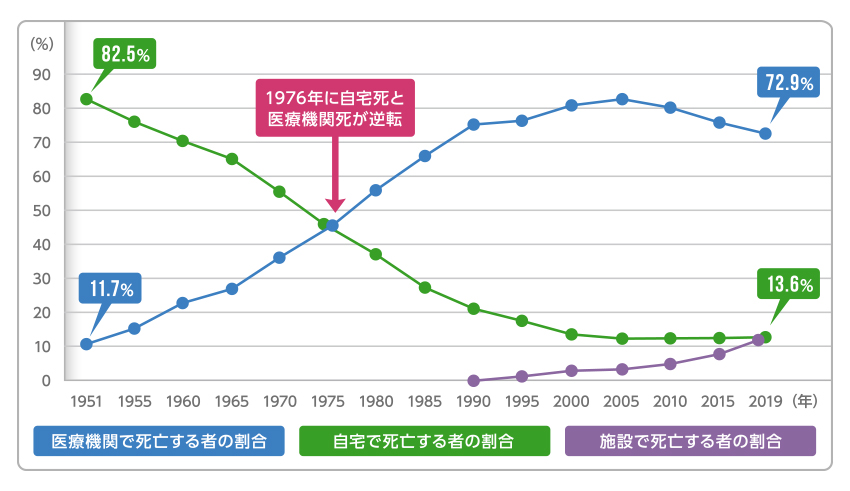
※医療機関は病院と診療所を合計
※施設は介護医療院・介護老人保健施設と介護医療院、老人ホームを合計